Journal Européen des Urgences et de Réanimation
Vol. 29. N°1
Numéro remarquable à plusieurs titres !
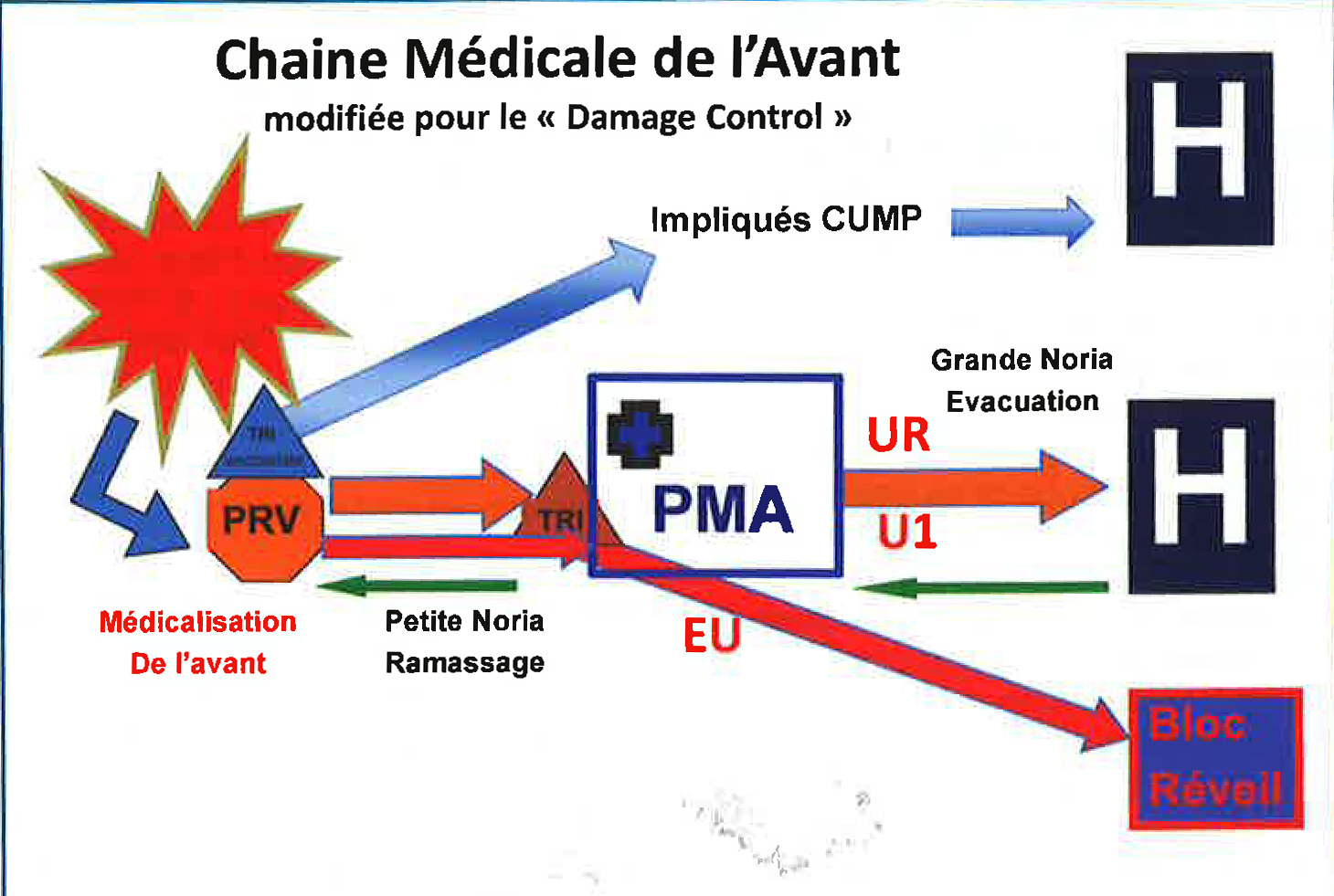
Le damage control pré-hospitalier n’est pas le scoop and run.
P. Carli, et al. pierre.carli@aphp.fr
Pour les auteurs, les attentats terroristes de 2015 ont imposé, avec raison, une prise en charge jusqu’alors peu usitée en France. Le type des lésions et le nombre des victimes ont conduit les services préhospitaliers à privilégier une prise en charge rapide mais fonctionnelle, entrant dans le cadre du damage control. Elle se différencie du scoop and run car entrant dans un parcours de soin intégrant dès le préhospitalier, triage, régulation médicale et soins spécialisés.
Le garrot hémostatique
Marc Danguy des Déserts, et al. marc.danguy@gmail.com
La majorité des décès potentiellement évitables suite à une blessure pénétrante surviennent en raison d’un phénomène hémorragique. Le garrot retrouve une place privilégiée dans la prise en charge des plaies des membres. Les auteurs estiment, par expérience, que les plus efficaces sont le combat application tourniquet (CAT), le special operation forces tactical tourniquet (SOFTT) et le emergency & military tourniquet (EMT).
Analgésie locorégionale en urgence chez l’adulte.
Marc Freysz, et al. marc.freysz@chu-dijon.fr
Les auteurs soulignent l’intérêt d’une absence de retentissement général suite à la pratique d’un bloc nerveux périphérique. C’est particulièrement intéressant en situation d’urgence. La lidocaïne, adrénalinée ou non, offre le meilleur ratio efficacité/sécurité. Le bloc du nerf fémoral peut être réalisé facilement, même sans échographie, en tous lieux. Cette dernière technique facilitera les ponctions, mais plutôt aux urgences. Le bloc de la gaine des fléchisseurs doit remplacer l’anesthésie « en bague » des nerfs collatéraux des doigts. En cas de plaie étendue de la face, un bloc limitera la quantité d’analgésique à injecter.
Vol. 29. N°2
Prise en charge de la syncope.
F. Extramian et al. Paris. fabrice.extramiana@aphp.fr
Les auteurs rappellent que les syncopes représentent autour de 1% des motifs d’admission aux urgences. Affirmer le diagnostic et déterminer l’étiologie sont deux étapes aussi essentielles que difficiles à régler pour le praticien. La perte de connaissance, brève, rapide, de résolution spontanée, et non traumatique sera le plus souvent une syncope. Mais il ne faut pas écarter une épilepsie authentique. L’étiologie peut être réflexe (vagale, situationnelle), orthostatique (hypovolémie ?), cardiaque (arythmie, syndrome coronaire, tamponnade…). La syncope cardiaque est souvent de mauvais pronostic. Les situations à haut risque doivent être précisées : syncope d’effort ou précédée de palpitation. Antécédent de cardiopathie. Antécédent familial de mort subite. PAS < 90 mmHg. Anémie < 9g/dL.
Les complications thromboemboliques post-traumatiques.
M. Bahloul, et al. Tunisie. bahloul@yahoo.fr
L’incidence de l’embolie pulmonaire post-traumatique varie entre 1 et 6%. L’âge >55 ans, la sévérité du traumatisme en augmentent l’incidence, ainsi que la nature de la lésion (traumatismes du rachis, pelviens et des membres inférieurs). Il faut se rappeler que 30% des EP surviennent dans les 4 premiers jours. La prévention est fondamentale mais aucun consensus n’existe quant à sa mise en pratique.
Urgences en neuro-ophtalmologie.
D. Milea, et al. Angers. damilea@chu-angers.fr
Remarquable article, extrêmement documenté et complet. Ces urgences représentent un risque potentiel vital et/ou visuel. Le praticien s’attachera à explorer — les anomalies de la motilité oculaire : regard conjugué, paralysies oculomotrices périphériques, pathologies de la jonction neuromusculaire, pathologies musculaires.
– anomalies pupillaires : mydriase, myosis.
– pathologies des voies visuelles : névrite optique, neuropathie optique ischémique antérieure aiguë, neuropathies optiques toxiques, hypertension intracrânienne.
– atteintes chiasmatiques.